一般性
尿失禁は、不本意な尿の喪失です。 この障害は、身体的損傷、加齢、腫瘍、尿路感染症、神経障害など、さまざまな状態から発生する可能性があります。 これらの原因のいくつかは一時的で容易に治癒可能な不快感のみを含み、他の問題はより深刻で持続的である。
尿失禁は、患者の感情的、心理的および社会的幸福に重大な影響を及ぼす可能性があります。 しかしながら、それはほとんど常に根本的な病状から生じており、それはうまく管理または治療することができる。

膀胱が空になるのを制御できないことを特徴付ける臨床像は遺尿と呼ばれます。
多くの場合、夜尿症という用語は、小児の尿失禁に関連して使用されます。これは、排尿を制御するための全能力の獲得が遅れるためです。 例えば、夜尿症(ベッド濡れ)が典型的である。 代わりに、私たちは、何らかの理由で、通常子供としてそれを習得した後にこのコントロール能力を失う大人を参照して、尿失禁について話す傾向があります。
注意してください。 尿失禁は多くの健康問題の一般的な症状です。
通常の状況下ではどうなりますか?
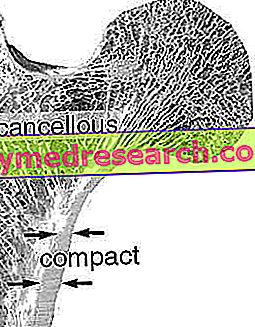
排尿機能は、尿路と脳の間の相乗作用によって制御されています。 特に、禁制と排尿は、自発的な筋活動(体性神経系)と不随意的な行動(自律神経系によって調節され、反射メカニズムによって調整される)の間のバランスを意味します。
排尿が完了すると、 充填段階が始まります:尿は膀胱に集められ、そこで排尿時に排尿時までに蓄積されます。 膀胱はリザーバー(尿の蓄積)とポンプ(尿の排出)の両方の機能を持っています。

社会情勢がそれを許すとすぐに - 膀胱頸部が開いて排尿筋が膀胱を圧迫している - 尿が尿道に流れ込み、人は意識的に外尿道括約筋の筋肉を弛緩させて排尿する。 この決定は自発的なものであるため、排尿中は、外部の括約筋の収縮によって尿の流れが自発的に中断される可能性があります。 とにかく尿を保持したいという願望には限界があり、排尿の反射が(膀胱壁の異常な伸展のために)十分に強い場合、外部括約筋の反射抑制は排尿に反対する自発的な命令よりも優勢である。
それゆえ、男性と女性の両方における禁制は、2つの主括約筋、1つは近位(膀胱頸部のレベルで、意志によって制御されていない)、および遠位部は尿道のレベルで局所化されている。自発神経系) 膀胱頸部や尿道を支えている骨盤筋や靭帯、それに含まれるすべての神経構造も排泄に関与しています。
失禁は、膀胱頸部の閉鎖が不十分な場合(緊張性失禁)、または膀胱周囲の筋肉が活動亢進していて不意に突然突然(緊急性失禁)なった場合に発生します。
原因
この疾患は、尿路の解剖学的構造とホルモンの影響の両方のために、女性集団でより一般的です。
いくつかの科学的研究は、 妊娠 と出産 (帝王切開または膣分娩による)が尿失禁のリスクを高める可能性があることを発見しました。 このような場合、筋肉や骨盤底の靭帯が弱くなり、それが尿道過活動と呼ばれる状態を引き起こします(尿道は正しく閉じません)。 尿失禁は出産後の女性の約20〜40%に影響を及ぼします。 ほとんどの場合、それは一時的なものであり(1か月以内に自然に消えます)、後で見るように、それはほとんど「ストレスの多い」ものです。 子宮の脱出も失禁を引き起こす可能性があります。 この状態は、出産したすべての女性の約半分に発生します。 閉経期には、女性被験者はエストロゲンレベルの低下により尿漏れを患う可能性があり、エストロゲン補充療法が症状管理に有用であるとは示されていないことに注目するのは興味深いことです。
男性は女性よりも少ない頻度で尿失禁を経験する傾向があります。 良性前立腺肥大症(前立腺肥大)は、40歳以上の男性における尿失禁の最も一般的な原因です。 時には、前立腺癌とその管理を目的としたいくつかの治療がこの疾患に関連しています。 例えば、手術または放射線療法の結果は、排尿を制御する筋肉を損傷または弱めることがあります。
男性と女性では、加齢の過程で尿道括約筋の全体的な衰弱と膀胱容量の低下が起こります。
尿失禁のいくつかのケースは一時的なものであり、しばしばライフスタイルによって引き起こされます。 アルコール、カフェインを含む飲料、または過剰な水分を飲むと、膀胱のコントロールが損なわれる可能性があります。 利尿薬、エストロゲン、ベンゾジアゼピン、抗うつ薬、下剤など、特定の薬でも短期間の失禁を引き起こすことがあります。 さらに、糖尿病、高血圧、背中の問題、肥満、アルツハイマー病など、いくつかの健康状態がこの障害に関連しています。 便秘や尿路感染症は排尿の必要性を高めることがあります。 多発性硬化症、二分脊椎、パーキンソン病、脳卒中および脊髄損傷などの障害もまた、膀胱の神経機能を妨害し得る。
尿失禁の原因となる可能性のある症状
- 膣または尿路感染症。
- 腎臓病
- 妊娠と出産
- 便秘;
- 薬;
- 糖尿病;
- 前立腺肥大(良性過形成)および前立腺炎(前立腺炎症)。
- 神経系疾患および神経障害(例:多発性硬化症、パーキンソン病、脊髄損傷および脳卒中)。
- 先天性欠損症(出生時に存在)
- 外科的処置(神経や筋肉の損傷)。
- 膀胱と尿道括約筋を固定している筋肉の脱力。
尿失禁の種類
ストレス性尿失禁
尿失禁としても知られている、それは本質的に出産または他の原因によって引き起こされる骨盤底筋の損傷の結果である尿道の支持の喪失によって引き起こされます。

尿意切迫性失禁
このタイプの失禁は、突然の強い排尿衝動を伴い、それはトイレに達するのに十分な時間を残さない(排尿衝動を抑制、阻止または延期できない)。 切迫性失禁は、充満期の間の排尿筋の不適切な(抑制されていない)収縮によって引き起こされ、大量の尿の漏出を特徴とする。 これが起こるとき、排尿の必要性は自発的に抑制することができません。 切迫性失禁の危険因子には、加齢、尿の流れの阻害、膀胱の不定排出、および刺激物が豊富な食事(コーヒー、紅茶、コーラ、チョコレート、酸性フルーツジュースなど)が含まれます。
混合性尿失禁
それは切迫感と緊張性失禁の組み合わせです。
逆流による尿失禁
これは、正常な尿の流れに対する障害物がある場合、または排尿筋が効果的に収縮できない場合に、膀胱が完全に空にならない場合に発生します。 それは、排尿後の滴り(排出後に、膀胱が尿道内の尿残渣をゆっくり失う現象)を特徴とする。 逆流による尿失禁の原因には、腫瘍、便秘、前立腺肥大症、神経損傷などがあります。 糖尿病、多発性硬化症および帯状疱疹もこの問題を引き起こす可能性があります。
構造性失禁
まれに、先天性の構造上の問題が通常は乳児期に診断される失禁の原因になることがあります(例:異所性尿管、後部尿道弁、エストロフィ - エピソード症)。 外傷または婦人科病変によって引き起こされる膀胱膣および尿管膣瘻は、尿失禁につながることがあります。
機能性失禁
生物学的または医学的問題がない場合にも起こり得る。 機能性失禁のある患者には精神的または身体的な障害があり、泌尿器系自体が構造的に損なわれていなくても、通常の排尿を妨げます。 その人は、排尿する必要性を認識していますが、トイレに手を伸ばすことはできないか、または望みません。 我々が見てきたように、膀胱充満の特定の閾値を超えて、排尿の不本意な反射はそれの自発的な制御を超えている→尿の損失はそれ故に高い可能性がある。 機能性失禁につながる可能性のある状態には、パーキンソン病、アルツハイマー病、運動障害、アルコール乱用による酔い、重度のうつ病または不安によるトイレの使用への抵抗、精神的混乱および認知症が含まれます。
一過性失禁
それは一時的に起こり、薬物、副腎機能不全、精神遅滞、運動障害、重度の便秘などによって引き起こされます。
診断
健康上の問題と同様に、慎重な病歴と徹底的な健康診断が不可欠です。 そもそも泌尿器科医は、個々の習慣について患者に質問したり、個人および家族の病歴に関する情報を収集したりできます。 排尿制御喪失モデルは、対処されたタイプの失禁を示唆している。
身体検査は、便秘、脱出、ヘルニア、尿路閉塞および神経障害などの失禁を引き起こす特定の病状の兆候を見つけることに焦点を当てています。 通常、最初の評価では、血液化学検査および尿検査が行われ、感染症、尿路結石、または尿失禁の一因となるその他の原因の証拠をチェックします。 結果がさらなる評価が必要であることを示唆するならば、膀胱鏡検査または尿力学のような調査は推奨されるかもしれません、膀胱容量、尿の流れと排尿後残留物を測定するために、そして筋肉機能不全を確立するために骨盤。
治療
尿失禁の治療法は、失禁の種類、問題の深刻さ、根本的な原因、そしてどのような対策が患者のライフスタイルに最も適しているかによって異なります。 さらに、いくつかの治療アプローチは男性に最適であり、他のものは女性により適している。 尿失禁に対するあらゆる治療の目的は、患者の生活の質を改善することです。 ほとんどの場合、最初の治療は保存的または低侵襲的です。 失禁の原因によっては、薬が必要になることがあります。 症状がより重症で他のすべての治療法が効果的でない場合は、外科的アプローチが推奨されます。 治療の成功は、まず第一に、正しい診断にかかっています。 ほとんどの場合、大幅な改善と症状の解決が達成できます。
保存的な治療
- ライフスタイルの変化 :体重が大幅に増加すると、骨盤底筋の緊張が弱まり、尿失禁が起こります。 健康的な食事と定期的な運動を通して体重を減らすことは重要です。 他の有用な行動的措置には、膀胱の時限排出、便秘の予防および重い物体の持ち上げの回避が含まれる。 摂取した液体の量を減らし、膀胱のためにカフェインや他の刺激性物質を排除することは非常に役立ちます。
- 骨盤筋運動(Kegel体操) :骨盤底を強化するのを助け、あなたの尿のコントロールを改善することを可能にします。 ケゲル運動は骨盤底筋の一連の収縮 - 弛緩からなり、一日に数回繰り返される。 筋肉の緊張を回復させるために、膣円錐または電気刺激の使用を含む代替の行動技術もまた使用され得る。
麻薬
治療法によっては、尿路の神経や筋肉にさまざまな影響を与える可能性があります。また、特定の状況では、薬物の併用も可能です。
失禁の治療に一般的に使用される薬は以下の通りです。
- 抗コリン作用薬:頻繁な排尿や切迫感を引き起こす神経信号を遮断し、筋肉を弛緩させ、膀胱痙攣を予防します。 フェソテロジン、トルテロジンおよびオキシブチニンを含むいくつかの薬物がこの範疇に入る。 起こりうる副作用には、口渇、便秘、かすみ目、ほてりなどがあります。
- 局所的エストロゲン:膣クリーム、リングまたはパッチの形態の低用量のエストロゲン適用は、尿道および膣領域の組織を緊張させそして若返らせるのを助けることができる。 これは女性の失禁の徴候のいくつかを減らすことができます。
- イミプラミンは :混合型失禁の患者を助けることができる三環系抗うつ薬です。
単射療法
尿失禁のためのいくつかの治療法は以下の注射を含みます:
- A型ボツリヌス毒素 (特に過活動膀胱の場合)。
- 増量剤 (ウシコラーゲンまたは自家脂肪物質、尿道閉鎖を促進し、尿漏れを減らす)。
これらの治療は繰り返すことができ、時には許容できる結果が複数回注射後に見いだされる。 手術は最小限の侵襲性ですが、治癒率はより侵襲的な外科手術よりも低くなります。
手術
他の治療法が失敗した後にのみ、手術は尿失禁の管理に使用することができます。 多くの外科的処置が利用可能であり、そしてその選択は障害の重症度および膀胱または子宮の脱出の存在を含む多くの要因に依存する。 これらの選択肢のほとんどは、膀胱頸部と尿道を解剖学的に正しい位置に再配置するように設計されています。 手術は成功率が高いです。
一般的に使用される手順のいくつかは次のとおりです。
- スリング手順 :それはストレス性尿失禁のために最も使用されている手順です。 この手術では、膀胱と尿道の頸部の周りにポリプロピレンテープなどの細い帯状の材料を挿入して、それらを支え、尿道閉鎖を改善します。 あるいは、身体の他の部分から来るソフトネット(合成材料)、生体材料(ウシまたはブタ)または自家組織の切片を使用することができる。 手術は低侵襲であり、患者は非常に早く回復します。
- 共吊り下げ :この処置は、関連する骨盤構造を支援することを目的としています。 腹部を切開して膀胱を露出させ、隣接する組織にはいくつかのステッチが配置されます。 縫合糸は膀胱頸部と尿道を支え、尿の流れを制御するのを助けます。 この処置は腹腔鏡下でも実施することができる。 長期的な結果は良好ですが、運用にはより長い回復時間が必要です。 この手順は、特にストレス性失禁患者にお勧めです。
- 人工尿道括約筋 :この小型装置は、排尿制御を回復するために外科的に埋め込むことができます。 人工括約筋は、前立腺癌の治療後に尿道括約筋が弱くなった男性に特に有用です。
失禁矯正手術に関連して起こりうる有害転帰には、出血、感染、痛み、尿閉、または排尿困難、ならびに骨盤内臓の脱出が含まれます。
カテーテル法
閉塞によって引き起こされた尿の逆流性失禁は、閉塞を取り除くために薬物または手術で治療されなければなりません。 これには、前立腺組織の切除または尿道狭窄、あるいは骨盤内臓器の脱出の可能性の修復が含まれます。 閉塞が見られない場合、最善の治療法は、少なくとも1日に2、3回、自己カテーテル法を実施するよう患者に指示することです。 しかし、カテーテルを長期間使用すると、尿路感染症のリスクが著しく増加します。