一般性
血尿という用語は、尿中の血液の存在を示します。 それは視覚的に認められる現象( 肉眼的血尿 )、または尿沈渣中の赤血球の微視的調査を通してのみ確かめられる微妙な出来事かもしれません。

何
血液は通常、尿の成分に対して異物です。 このため、この臨床徴候の発見はいくつかの懸念を引き起こします。
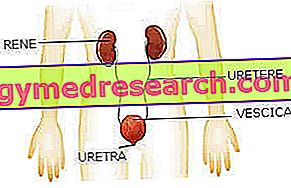
尿中の赤血球の存在(医学用語は「血尿」です)は、尿路のどの時点からも生じる可能性があります。
- レニ;
- 尿管(腎臓と膀胱をつなぐ)。
- 膀胱;
- 尿道。
体の他の部分に影響を及ぼす特定の病気でさえ、尿中の血液の存在を決定することがあります。 さらに、いくつかの原因は性別によって異なります。
血尿はさまざまな方法で現れる可能性があります。
- それは孤立したまたは再発性のエピソードとしてそれ自身を提示することができます。
- 尿は血色がかって見える(フランチャン血症)か、酒さや濁った外観を呈することがあります。 この機能は、出血の重症度とそれが発生したタイミングによって異なります。
- フランキッシュ血尿(赤) :進行中のかなりの出血を示します。
- 血尿「食肉洗浄」 :わずかな出血を示します。
- 「マルサラ」または「コカコーラ」血尿 :以前の出血またはヘモグロビン尿症の存在に関連している可能性があります。
- 時々、体は小さな血栓を排出します。そして、それは残りの尿の色への変化を最小にします。
- 繰り返しになりますが、血液は排尿の開始時または最終段階にしか現れません。 初期の血尿(すなわち、排尿の初期段階に存在する)は、前立腺または尿道の出血の起源を示唆しています。
血尿の原因の多くは、絶対的に良性の原因です(尿路感染症など)。 他の人は重要な臓器に影響を与える重要な疾患を予見するかもしれません(例:腫瘍や腎臓病)。 これらの理由から、あなたはできるだけ早くあなたの医者か泌尿器科医に相談するべきです。
macrohaematuria
尿中の血液量が肉眼で見えるようになったり、色が変わるようになった場合のマクロ血尿についてお話します。
microhematuria
微量尿症は、排除された血液の量が適度で肉眼で見えないときに起こります。 この場合、赤血球は尿検査で見つかります。
尿の外観
肉眼的血尿の場合、尿の色は失われた血液の量によって異なります。 この現象を視覚的に認識できるものにするには、1mlの出血で十分です。
尿中の血液の肉眼的存在は、一般に液体を様々な色合いの赤色にする。 しかし場合によっては、血痕が尿に異なる色を与えることがあります。 例えば、尿のpHが特に酸性の場合、腎臓からの排泄物は暗褐色に近い色合いを帯びます。
尿が尿路に長期間留まっていても、微量の血液中に存在するヘモグロビンの酸化はそれらを暗くします。 それどころか、急性病変の場合には、その後の急速な尿中排泄が続き、分泌物は強い赤色を呈する。
赤みを帯びた尿は血尿と必ずしも同義語ではありません
腎臓を濾過する活動によって産生され、排尿作用によって定期的に排泄される尿は、血尿がない場合でも赤みを帯びた色を帯びることがあります。 この現象は、例えば、 いくつかの薬 (カスカラベースの緩下剤、フェナセチン、フェントイナ、イブプロフェン、メチルドパ、リファンピシン)または特定の食品 (ビートルートおよびルバーブ)の顕著な摂取によるものである可能性があります。
尿は、その中に、胆汁酸塩、斑岩または尿酸塩が存在するために色素沈着することもあります。 最後に、 月経流出の間、尿中の血液の明らかな存在は、膣の失血または尿路子宮内膜症による汚染のためであり得る。
これらすべての理由から、血尿が疑われる場合には、それらの中の血液の実際の存在の確認を得るために、迅速に尿検査を行うことが非常に重要です。
なぜあなたは測定しますか
血尿がある場合、一般開業医または泌尿器科医を訪ねることで、問題を評価することによって評価することができます。
- 血尿の特徴 :排尿の全体または一部の期間、着色、持続性。
- 外傷、痛み、排尿障害、発熱、咽頭感染症などの関連する問題の存在の可能性
患者から血尿に関連する臨床的側面を収集し、身体検査で患者を評価した後、医師は原因を突き止めるために適切な調査を依頼します 。
実行されるテストはケースによって異なりますが、通常は実行されます。
- 腎臓病または尿路感染症の兆候の有無を評価するための、 尿培養、 抗生物質検査および底質評価による尿 検査 。
- 外傷による損傷の程度、石の存在、または尿路の奇形を調べるための尿路の超音波検査 。
正常値
通常、尿中には微量の血液は見られず、尿沈渣を検査すると赤血球は存在しません(または3 GR未満)。
原因
血尿の泌尿器科の原因は次のとおりです。
- 膀胱炎(膀胱壁の炎症)。
- 尿路感染症
- 前立腺炎;
- 特に前立腺肥大症、特に40歳以上の男性。
- 前立腺がん
- 腎臓、尿管または膀胱結石。
- 腎臓病(腎盂腎炎、糸球体腎炎、慢性腎炎など)
- 腎臓または尿路の外傷(例えば、胸部下部への打撃または切創)。
- 嚢胞破裂(多発性嚢胞腎の場合により頻繁に起こる)。
- 膀胱、尿管または腎臓の腫瘍。
- ウィルムス腫瘍(小児)。
尿中の微量の血液の存在の原因となる他の原因には以下のものがあります。
- 薬(抗炎症薬、NSAID、アセチルサリチル酸、ワルファリンまたはクロピドグレル)。
- 長期にわたる繰り返しの運動(特にマラソン)。
- 血小板の凝集または凝固の障害、後天性または先天性。
- 心内膜炎;
- マラリア;
- 住血吸虫症;
- 重度の火傷
偽血尿(偽血尿)
これらすべての原因と並んで、赤みを帯びた色素沈着の尿を血尿と容易に区別できないようにすることができる誤検出もあります 。
例えば、出産年齢の女性では、 月経の喪失が血尿と間違われることがあります。 このような場合、月経が終わると異常な尿の色が消えます。
特定の食品 (特にビート、ブルーベリー、ルバーブ、食品着色料)や特定の薬 (リファンピシンなど)を過剰に摂取すると、尿の色が赤くなったり暗くなったりすることがあります。
ミオグロビン 尿症 (筋肉の損傷によって引き起こされるミオグロビンの除去)またはヘモグロビン尿症 (一時的な危機のように激しい溶血によって引き起こされる)の場合にも、尿は赤みを帯びます。
血尿はまた、 微量のポルフィリン (ヘモグロビンの生合成における中間体)および尿酸塩の存在下でも起こり得るが、 子宮内膜症もまた尿の色を変化させ得る。
偽血尿の症例は、底質を評価しながら尿を注意深く検査することによって明らかにすることができます。
血尿に関連する症状:それらは何ですか?
血液の存在は完全に無症候性(血尿「シエルの穏やか」)であるか、または困難な排尿および正常の淡黄色とは明らかに異なる尿の産生などの他の刺激性障害と関連している可能性がある。
排尿切迫感(早漏の衝動)、頻尿、発熱、悪寒および灼熱感などの症状は、尿路感染症の典型であり、適切な培養検査で診断する必要があります。
腹部の片側にある痛みは、背中、鼠径部、生殖器領域に広がっていますが、腎臓や尿道結石の有無によって異なります。
測定方法
血尿の原因を査定するためには、少量の朝の尿を採取して断食する必要があります。
準備
尿は滅菌した使い捨て容器に集めてください。 これはその後すぐに注意深く閉じられそして2時間以内に実験室に運ばれるべきである。
ただし、検査によっては、1日(24時間)にわたって放出されたすべての尿を集める必要があります。 この場合、大きな容器(2〜3リットル)を使用する必要があります。
診断
腎臓によって生成された尿は、尿管と呼ばれる小さなチューブを通して膀胱に運ばれます。 ここから、尿道を通して、それは排尿の行為で外に出ます。
このため、数年前までは血尿の診断は3つのメガネのテストに基づいていました。 この検査の間、患者はジェットを中断せずに3つのメガネで排尿するように勧められます。 これまでに言われてきたことから、もしあなたが最初のグラスだけに血尿があるなら、それは出血が尿道レベルで起こったことを意味します。 肉眼的血尿が3番目のinで明らかになった場合、または流れが継続するにつれて着色がますます激しくなった場合、それはおそらく膀胱出血であり、最初の場合はわずかであり、2番目の場合はより深刻である。 最後に、3つの眼鏡すべてに微量の血液がある場合、それは一般に尿路の上流、すなわち腎臓または尿管のレベルでの出血です。
今日、3つの眼鏡の検査は、問題の原因を特定するためのより近代的で効果的な技術の出現により、使用されなくなりました。 血尿が診断ではなく、潜在的に深刻な状態の症状であることを忘れてはいけません。 したがって、適切な治療法を選択する前に、タイムリーで正確な診断が不可欠です。
最もよく使われるテクニックは以下の通りです。
- 腎臓、膀胱および前立腺の超音波。
- 尿路造影;
- Urotac
- urethrocystoscopy;
- Ureteropieloscopia;
- 腹部骨盤CTスキャン。
尿中の血液の発見に最も頻繁に関連する病理は、腎臓、膀胱または尿路における結石、新生物または炎症の存在である。
血尿はまた、結核、膀胱炎、抗凝固薬の使用、多嚢胞性腎臓病、前立腺炎、前立腺腺腫、または腎臓および/または尿路に関連する外傷にも関連し得る。 最後に、アスリートでは、特にマラソンやサイクリングなどの激しく長時間にわたる身体活動の後に、ストレス血尿の症例が報告されています。
関連した総体的症状の評価は、適切な調査を待っている間の初期診断にとって基本的なものです。 例えば、尿による失血が結腸または重力性腰痛を伴う場合、それはおそらく腎臓または尿道結石の存在によるものです。
血尿が排尿困難と関連している、または排便中に現れる場合、それは前立腺疾患である可能性があります。
結果の解釈
尿中の血液の検出における警告の程度はかなり異なります。軽度で治療が容易であるか、または重症で致命的な可能性があります。
尿中の血液の発見は決して無視してはならない症状です。 再発すると、その重要性は増します。 血尿が豊富であるか非常に小さい痕跡で存在しているかどうかにかかわらず、状況を評価し、問題に対する最善の治療アプローチを確立するのは常に医師になります。
治療
治療法は、障害を引き起こした病気の種類によって異なります。
- 尿中の失血が感染症と関連している場合、治療は抗生物質の投与に基づいています。 抗生物質の結果を評価した後、問題のある病原体と戦うのに最も適した薬を特定するための非常に有用なテストである、良心的な医者は狭帯域薬の使用を勧めます。 この倫理的に正しい手順は、様々な病原体が抗生物質耐性を発現するリスクを最小限に抑えます。
- 腎臓結石の存在下では、古典的な「一滴の水」から衝撃波、レーザーまたはミニ侵襲的な機械的手段によるこれらのミネラル凝集体の粉砕までの範囲の様々な技術が使用される(参照:腎臓結石の治療および治療)。
- 軽度 (または一次程度)の前立腺肥大症の場合 、治療は薬理学的(抗炎症剤、筋弛緩剤、酵素5-αレダクターゼの阻害剤)です。 中等度または重度の前立腺肥大に対しては、拡大部分の内視鏡的除去が一般的に行われる(低侵襲手術)。



