一般性
尿道狭窄は、膀胱内に蓄積した尿が排出される経路である尿道の狭窄からなる。

主な症状は、排尿が困難であることです。長期的に見れば、深刻なものであってもさまざまな合併症を引き起こす可能性があります。
尿道狭窄の治療はもっぱら手術に基づいています。 実際には、狭窄を軽減することができる低侵襲治療法はありません。 しかしながら、今日使用されている技術が満足のいく結果をもたらすことは慰めです。
尿道は何ですか?
もっと知るために:尿道 - 解剖学と機能
尿道は尿細管のようなものです。 膀胱から発生し、尿道と呼ばれる小さな開口部で終わります。

図:尿中および男性生殖器。 尿道狭窄は男性と女性の両方に影響を及ぼしますが、男性でははるかに一般的です。
尿道は女性よりも人間の方がずっと長いです。 男性のものは、実際には、18〜20cmの大きさで、亀頭の先端まで陰茎を横切ります。 一方、女性のものははるかに短く、外陰部(前庭外陰部)、膣口の前方、そして陰核の後方で終わります。
ヒトでは、尿道にも別の機能があります。それは射精の間に精子が通過する方法です。
尿道狭窄とは
尿道狭窄は、その経路の任意の時点で尿道を狭くすることからなる。 この収縮の結果は尿の流れに関係し、その通過は妨げられます。 したがって、冒された人は多かれ少なかれ深刻な排尿困難を経験するかもしれません。
制限区域での瘢痕組織の塊の形成は、尿道狭窄を決定する。 この質量が大きいほど、尿道管の閉塞が大きくなります。
疫学
尿道狭窄の正確な発生率は知られていません。 しかしながら、この障害は、50代の男性の間ではるかに広まっていることが観察されています。 実際には、女性と子供たちはケースのごくわずかな割合を表しています。
さらに、もう1つの重要な統計的事実が原因に関するものです。 今日では、広範囲の抗生物質がこの感染症にかかる機会を減らし、関連する合併症を発症する可能性があるため、Neisser gonococcus細菌による尿道狭窄は減少しています。
原因
尿道を閉塞している瘢痕塊の形成を決定するものは何ですか? 尿道狭窄の原因は異なり、懸念があります:
- 尿道を損傷する外傷または怪我
- 感染症
- 先天性欠損
- 腫瘍
トラウマと事故
偶発的な外傷や尿道への衝撃がこのチャンネルを損傷することがあります。 これが起こると、尿道病変が治癒し、それらの周囲に大量の瘢痕組織が形成されます。 最も残念なケースでは、あるいはトラウマが著しい場合には、瘢痕塊が到着して尿道を閉塞することが起こります。
上記の結果の原因となる可能性がある古典的な外傷の状況は、転倒(周期、オートバイまたはウマからの)および尿路上の外科的手術(膀胱および前立腺)ならびに性器(尿道下裂)によって表される。
感染症
瘢痕組織はまた、 病原性感染の後に形成され得る 。 これは、 淋病やクラミジアなどの性的手段によって伝染する2つの感染症の場合です。 または尿道カテーテルの長期使用による感染。 あるいはまた、前立腺または尿道周囲組織の炎症状態によるものです。
尿道管の感染が必ずしも狭窄につながるわけではないことに注意すべきです。 しかし、その存在下では、特に病理が無視されている場合には、これが起こる可能性が高まります。
先天性の欠陥
非常にまれではありますが、先天性尿道管欠損症で生まれた子供もいます。
腫瘍
尿道腫瘍は尿道を狭くする可能性があります。 しかし、この状況もまた非常にまれです。
症状と合併症
さらに詳しく知りたい場合:尿道狭窄症の症状
尿道狭窄の症状は狭窄の程度自体に依存します。 それほど重症ではないケースは無症候性です、すなわち、それらは明白な症状を示さない。 逆の場合もありますが、最も深刻なケースはますます深刻な障害を特徴としています。 例えば、軽度の症例でのわずかな不快感からの、尿道狭窄の古典的な症状、すなわち排尿困難は、最も心配している症例において非常に深刻な問題となる。
尿道狭窄患者は、次のように訴えています。
- 尿の流れが少なくなる、いわゆるダニ減少
- 痛みを伴う排尿
- 「スプレー」のミット
- 排尿後すぐに滴る(排尿後)
- 失禁
- 膀胱の排出が不完全
- 頻繁に排尿する必要がある
- 尿路感染症
- 尿中の血液および精液
- ロージェット射精
困難なオリエンテーション:特性
尿道狭窄の主な症状は尿の流れに関するものです。 患者はすでに排尿が始まるときに困難、そして時には痛みを経験します。 ジェット(ミット)はその後減少し、排泄される尿の量は通常よりも少なくなります。 これは、なぜあなたが逃した膀胱が空になったような感覚を感じるのか、そしてなぜあなたが排尿直後に数滴の尿を失うのかを説明します。
さらに、ジェットがスプレーの外観を呈すること(「マイトスプレー」)またはそれが二重であることが起こり得る。
合併症
尿道狭窄を特徴付ける最初の合併症は、各排尿後に膀胱を空にすることの失敗に関する。 このような状況が繰り返し繰り返されると、膀胱、前立腺、腎臓の重篤な感染症になる可能性があります。 偶然ではないが、膀胱内の尿の停滞は、尿路感染症の主な原因の一つと考えられている。
他の注目に値する合併症は、ミット(尿ジェット)と閉塞の大きさに関係します。 実際、狭窄の状態が悪化すると、患者は完全な尿閉 、すなわち完全に排尿できないことに悩まされる可能性がある。
いつどこで電話をかけますか?
説明されている症状が痛みを伴い、一般的な状況が生活水準に影響を与える場合は、専門家、 泌尿器科医に相談することをお勧めします。
診断
尿道狭窄の診断は多数の検査を含む。 それらの一部は、障害の重症度を評価するのに役立ちます。 別の部分は医者が根本的な原因を理解するのを助けます。 これらすべてが、どの治療経路が最も適切かを確立するために不可欠です。
それは泌尿器科の評価の身体検査と患者の病歴(病歴)の調査から始まります。 次に、尿の培養検査(尿培養 )、 尿道スワブ 、機器検査などを行います。
- 尿道の超音波
- 逆行性尿道造影
- Cistouretrography(または順行性尿道造影)
- 膀胱鏡検査(または膀胱尿管鏡検査)
泌尿器科評価および臨床歴。
泌尿器科診察の間、患者に経験された症状と彼の病歴について患者に尋ねることは、障害の出現の時に戻ることを試みることは医師の義務です。 実際、尿道狭窄は外科的手術または自転車からの転倒の直接の結果であり得るので、それを知っているという事実は、医師にとって、正しい診断への第一歩を表す。
さらに、泌尿器科医にとっては、実施が簡単で、侵襲的ではない検査、すなわち尿流測定法に頼ることも同様に重要です。 後者を通して、単位時間当たりに放出される尿の量、すなわち排尿の程度が測定される。 尿道狭窄のある患者では、範囲に対するこの値は、通常よりも低くなります。
尿流測定法は実用的な検査ですが、その限界を見逃してはいけません。低い値は他の尿路疾患の特徴でもあります。
尿培養検査および尿道緩衝器
尿培養および尿道スワブは、尿中および低尿路内でそれぞれ特定の病原性微生物を見つけることを目的とした2つの検査です。 進行中の細菌感染の存在が疑われる場合、それらは医師にとって有用です。 特定の細菌株(および相対感染)の発見は、以下のことを可能にするので、重要な診断上の意味を持ちます。
- 例えば、淋病やクラミジアによるものなど、狭窄の原因に戻ります。
- 膀胱に尿のよどみを生じさせる
- 関与する細菌に基づいて、最も適切な抗生物質療法を確立してください。
深さ計器検査
- 尿道の超音波 。 これは非侵襲的放射線検査であり、特別な準備は必要ありません。 医者が患部に沿って走るプローブの使用が予想されます。 プローブが狭窄の程度に関連する鮮明な画像を提供するので、患者が男性であれば非常に有用である。 逆に、患者が女性の場合、検査の用途と用途はほとんどありません。
- 逆行性尿道造影 それはまた、尿道管の最終的な管の完全性を分析することを可能にする放射線検査です。 検査では、尿道内にヨウ素化造影剤を注入します。 これはカテーテルで行われます。 注入されると、造影剤は尿道管に沿って流れ、通過する腔に適応する。 したがって、何らかの制限があると、それは内部に浸透し、それを通過します。 造影剤がたどる経路は一連のX線画像によって明らかにされる。
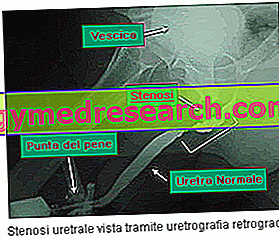
- Cistouretrographyまたは順行性尿道造影 。 それは実行のための、前のものと非常に似た検査です。 唯一の違いは、造影剤が注入される尿道の点に関するものです。この場合、それは膀胱の近くにあります。
- 膀胱鏡検査 。 尿道の内視鏡検査です。 カメラを備えた膀胱鏡と呼ばれる器具が使用されます。 膀胱鏡を尿道の内側に挿入し、そして器具に接続されたモニターを通して、尿道内腔を観察する。 怪我、異常、収縮があると、それらが強調表示されます。 さらに、少量の組織サンプルを採取することも可能です(生検)。
治療
尿道狭窄症の治療は、主に外科的介入と抗生物質の投与に基づいています。 後者が尿路の細菌感染に対処するために使用される場合、手術が尿道の損傷を修復することができる唯一の対策です。
介入にはいくつかの可能性があります。
- カテーテルによる尿道拡張術
- uretrotomia
- 尿道の外科的矯正
- 尿道ステントの留置 (尿道ステント留置術 )
他の方法ではなく1つの方法の選択は、年齢、性別、患者の健康状態、狭窄の程度、外科医の経験など、いくつかの要因によって異なります。 代わりに、次の表は手術を余儀なくさせる臨床症状を示しています。
操作はいつ必要ですか。
- 排尿が困難
- 尿閉
- 深刻な腎臓と膀胱の問題
- 再発性尿路感染症
- 膀胱内の尿の停滞
- 耐え難い痛み
尿道拡張
尿道拡張術は、次第に大きくなるカテーテルを尿道に挿入することにより、局所または全身麻酔下で行われます。 カテーテルの直径を漸進的に増大させることは、外傷性ではなく、徐々に狭窄を広げるのに役立つ。 患者はこの手術を数回受ける。 介入を繰り返すことはその成功のための基本です。 場合によっては、潤滑ゲルを使用してカテーテルの挿入を容易にする。
uretrotomia
尿道切開術は、狭窄の正確な箇所を認識するのに役立つカメラを備えた内視鏡を使用する。 領域が特定されたら、泌尿器科医の外科医は小さな刃を取り、閉塞部の切断および再開を行う。 この切開が治癒するのを待っている間に、(膨張端を有する) フォーリーカテーテルを導入し、尿道を開いた状態に保つために数日間だけそのままにしておく。
私たちは、尿道切開術の成功が狭窄の大きさに依存することを見ました。 実際、狭窄のサイズが小さければ小さいほど、成功の可能性は高くなります。 そしてその逆。
尿道の外科的矯正
尿道の外科的矯正の技術は異なり、狭窄の大きさによって異なります。
狭い狭窄の場合、外科医は最初に瘢痕組織の領域を切断して除去します。 その後、尿道の2つの別々のストリップを再接続します。
重症狭窄の場合は、代わりに、瘢痕塊を除去した後、頬側組織移植を行って、欠けている尿道切片を再建する。
外科的矯正は成功率が高いです。 しかしながら、全身麻酔下で行われるのは侵襲的処置である。
尿道ステント留置術
尿道ステント術は、 尿道切開術などの別の内視鏡的処置です。 尿道が制限された時点で、 ステントと呼ばれる小さなチューブが導入され、これはチャネルを開いたままにするのに役立つ。
患者の健康状態がこれまでの3つの手術のいずれにも合わない場合は、ステント留置術が有効な選択肢です。 これは、例えば非常に高齢の患者の場合です。
予後
尿道狭窄の予後はいくつかの要因によって異なります。
未治療のままにしておくと、治癒する可能性はありません。 実際には、抗生物質はあらゆる細菌感染症の治療に使用されますが、他のすべての症状は残ります。
したがって手術が必要になります。
操作の成功はいくつかの要因によって異なります。 主なものは以下のとおりです。
- 年齢
- 狭窄の重症度
- 患者の健康状態に最も適した外科手術
介入の結果は通常良好です。 しかし、より重症の症例や非常に高齢の患者では、再発が起こる可能性があり、これには尿道狭窄を解決するために2回目の介入が必要になります。




