一般性
心臓移植は心臓を置換することを目的とした外科的処置で、個人が最近死亡したドナーからの健康な心臓を持つ以上に効果的ではありません。

手術および回復が円滑に進行する場合、移植のおかげで患者は(介入前と比較して)患者の生活の質を著しく改善し、仕事から身体へと異なる活動を再開することができます。
心臓移植とは何ですか?
心臓移植は、最近亡くなったドナーからの、深刻な損傷を受けた心臓を別の健康な心臓と交換するのに役立つ手術です。
ドナーは無作為に選択されるのではなく、レシピエント、血液型および心臓の大きさと共通していなければなりません。 後で見るように、これらすべてが移植可能な臓器の利用可能性を減らし、待ち時間を長くします。
心臓移植手術は非常に繊細であり、合併症の可能性もありません。 しかし、重症心を持つ患者では、それが唯一の現実的で実行可能な治療法の解決策になるかもしれません。
心臓移植はどのくらい一般的ですか?
健康な心臓を必要とするすべての人に適切なドナーを見つけることは困難であるため、移植の要求は利用可能なものを上回り、はるかに遥かに多い。 2013年、イタリアでは、新たな心臓の治療を受けるのを待っている696人の患者に対して219の介入が行われました。
通常、移植レシピエントは成人ですが、場合によっては介入が子供にも実施される可能性があります。
走ったとき
個人の心臓がひどく損傷していて、本来のように「うまくいかない」場合、それは心不全と呼ばれます 。
これが唯一の本当の効果的な治療的治療であるので、重度の心不全を持つ人々は心臓移植のための理想的な候補です。
しかし、心移植が不可欠になる心不全の原因は何ですか?
心不全の原因
心不全はいくつかの理由で発生します。 主なものは以下のとおりです。
- 冠状動脈疾患 冠状動脈は、心筋(心筋)に栄養を与える血管です。 血液と酸素の供給に失敗すると、心筋は死にます。
- 心筋症 それは心臓の解剖学と機能的効率を変えることができる心筋疾患を指す総称です。
- 心臓弁の欠陥 心臓弁は4つあり、正確には、心臓の区画間、および求心性と遠心性の心臓と血管の間の血流を調節します。
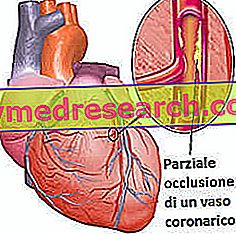
図:冠状動脈疾患(冠状動脈)は心臓移植を必要とするほど深刻な場合があります。 心臓の先天性欠損 誕生以来存在する、これらの解剖学的欠陥は若いそして非常に若い患者における心臓移植の主な理由を表しています。
取引のリスク
心臓移植は非常に繊細な手術であり、合併症はありません。
すべてではないが、 免疫抑制薬の摂取によっていくつかの障害が生じる。 これらの薬は免疫系を弱めるので、移植された個人には欠かせません。それは、新たに埋め込まれた心臓が拒絶される可能性を減らすからです。
以下のリストは、心臓移植後の最も一般的な合併症を報告しています:
- 臓器の拒絶
- 移植失敗
- 感染症
- 心臓につながる動脈血管の欠陥
- 腫瘍
- 腎不全
臓器の拒否
拒絶反応は、人の移植された免疫系が移植された臓器を攻撃するときに起こります。
拒絶の危険性は時間とともに減少します、しかし、残念ながら、それは決して完全には尽きません。 したがって、免疫抑制剤の摂取と定期的な管理は、移植を受けたことのある人(心臓または他の臓器)にとっては通常の日常業務になります。
拒絶反応には2つの形態があります。手術の直後に起こる場合は急性。 手術後数ヶ月または数年で明らかになった場合は慢性。
心の拒絶の症状:
- 息切れ
- 高熱
- 保水性(手と足の腫れ)
- 疲労感
- 動悸
- 体重増加
移植失敗
移植不全とは、新しく植え込まれた心臓が心臓の鼓動を突然中断するか、あるいはその作用を開始しない状況を意味します。 そのような状況では、患者は重大な危険にさらされています。
移植不全が起こる可能性があるか、または死亡時にドナーの心臓が見えないが致命的な損傷を受けたか、または血管(心臓に対する求心性および遠心性)が適切に接続されていないため。
感染症
免疫抑制は免疫抑制剤の摂取によって弱まるので、移植された個人は細菌、真菌およびウイルス感染にさらされます。
患者の間で最も一般的な細菌感染症は肺に影響を及ぼし、 肺炎のすべての症状を引き起こします。 それらを防ぐために抗生物質が投与されます。
最も一般的な真菌感染症は侵襲性です。 それらは発熱、胸痛、息切れおよびめまいを引き起こします。 それらは抗真菌薬で予防されます。
最後に、最も頻繁なウイルス感染はサイトメガロウイルスによって持続されるものです。 予防のために、特に手術後の最初の数ヶ月は抗ウイルス薬を服用することをお勧めします。
動脈瘤の欠点
移植された心臓に接続されている動脈血管は肥厚し(血管の内腔を狭くする)そして硬化する。 英語の情報筋によると、手術から1年後の12年ごとに1人の患者が、手術から5年後の3年ごとに1人の患者がこの疾患に罹患しています。
この合併症の理由は異なります:初めに心臓の一時的な拒絶反応または感染の通過があるかもしれません。
腫瘍
やはり免疫抑制剤のために、移植患者は皮膚腫瘍およびリンパ腫 (すなわちリンパ系細胞腫瘍)にさらされるように思われる。 このため、太陽や人工ランプからの紫外線に長時間さらされないようにすることをお勧めします。
腎臓の失敗
腎不全とは、片方または両方の腎臓の機能的能力の劇的な低下を意味します。
腎不全の症状:
- 疲れ
- 保水(すなわち手や足の腫れ)
- 息切れ
- 吐き気
- 尿中の血
準備
介入のための準備方法
移植可能な心臓の利用可能性がすべての要求を満たすわけではないので、心不全を有する様々な患者の中から移植に最も適したものを選択することが必要である。
移植センターは待機リストの作成を担当しています。 待機リストは、新しい心を必要とする候補者に対して長い一連のテストを実施します。
コントロールは非常に厳格であり、個人の心不全の重症度だけでなく、彼の精神的な能力、彼が住んでいる環境、薬物への中毒の可能性、アルコールまたは喫煙なども評価します。 当然のことながら、これらの評価は、外科医、心臓専門医、ソーシャルワーカー、心理学者といったさまざまな人物で構成されたチームの責任です。
患者が待っているリストに載せられたら、彼は彼が移植のために呼ばれるとき準備ができるように気をつけて彼の順番を待たなければならないでしょう。
待機リストの挿入はどのようになっていますか?
患者と移植センターとの間の最初の接触は、慎重に検討した後、心臓移植の条件が存在し得るかどうかを評価する担当医を通して行われる。
この時点で、移植センターの専門家チームが患者を以下の管理者に提出します。
- 血液検査、尿検査、がん検診 。 それらは、可能性のある候補者の健康状態を評価し、彼が心臓移植に耐えることができるかどうかを理解するために使用されます。 彼らは、エイズのような深刻な感染症、または癌に罹っていること(州)を待機リストから除外しています。 感染が通過しても、一時的に除外されるだけです。
- 血圧コントロール 患者の健康状態について説明します。 それは個人が介入にどのように反応するかを理解するのに役立つ追加の基準です。
- 胸部の放射線検査 。 X線、MRI、およびCTスキャンはすべて、心臓、肺および胸部器官の外観を示しています。 またしても、彼らは患者の心臓の問題をはっきりさせ、そして他のあらゆる障害または異常を浮き彫りにします。
- 特定の心臓チェック これらは冠動脈造影や心電図などの検査です。 心臓の健康状態を詳細に記述したこれらは、移植が唯一の本当の効果的な治療法であるかどうかを決定的に確立します。
- 心理的および社会的評価 最初の候補者は、心臓移植の意味を知っているかどうか、そして自分自身の世話をする方法を知っているかどうか、考えられる候補者が精神的に安定しているかどうかを評価します。 2番目は、患者が住んでいる社会的環境を洗練します。家族と親しい友人の存在は、主題を手助けすることを喜んで待っているリストに戻るために不可欠です。
- 依存関係の評価 彼らは待機リストにアルコール、薬物および喫煙中毒を含まない。 禁煙は候補者のリストに含めることができます。
これらすべての評価が肯定的であれば(すなわち介入を支持して)、患者は待機リストに入れられるだろう。
どのような状況であなたは待機リストから除外されますか?
- 65歳以上の年齢
- AIDSなどの深刻な感染症
- 心臓の問題に関連した重度の腎不全
- 体のあらゆる部分の腫瘍
- 薬物、アルコール、喫煙への依存
- 精神的不安定
- これが助けを必要とするならば、患者をフォローすることができる家族または親しい友人の不在
移植のための待ち時間はどのくらいですか?
待ち時間は数週間から数ヶ月までさまざまです。 さらに、最も不幸なケースでは、患者は召喚状を受け取る前に死亡する可能性があります。
待ち時間に影響を与える主な要因は次のとおりです。
- レシピエントの血液型 。ドナーの血液型と一致している必要があります(血液適合性)。 他のものより稀な血液型があり、これは入手可能性に決定的な影響を及ぼします。
- レシピエントとドナーの間で、同じ大きさの心 。 身長190 cmの人は、170 cmの人や子供のために適した心は持っていません。
- 待機リストに登録されている患者の数と職位 。 場所は心不全の重症度によって異なります。
移植を待っている一部の患者は、重度の心不全を患っている場合は、心室補助装置 (VAD)として知られる一時的な治療的介入を受けることがあります。
移植センターからの呼び出し
リストに入力されると、移植センターからの電話はその日のいつでも行うことができます。 そのため、毎分経過することが重要であるため、常に電話をかける準備をして、遅らせることは避けてください。 実際、移植される心臓は、たとえよく保存されていたとしても、5〜6時間後には使えなくなります。
電話の後、手術は全身麻酔下で行われるので、何も食べたり飲んだりしないという医学的アドバイスに従うことをお勧めします。

図:臓器輸送用バッグ
病院に入ったら、患者は健康状態(血圧、体温などの測定)を迅速にチェックし、手術に必要なものがすべて揃っていることを確認する必要があります。
手順
心臓移植は非常に繊細な外科手術であり、全身麻酔下でドナーから摘出してから4時間以内に行わなければなりません。
移植の世話をし、介入後の滞在中に患者をフォローする医師や専門家のチームは、すべて同様に重要なさまざまな人物で構成されています。
- 麻酔科医
- 外科医
- 移植の看護スペシャリスト
- 心臓専門医
- 理学療法士
- 心理学者
- ソーシャルワーカー
全身麻酔

静脈内におよび/または吸入によって行われるこれらの薬物の投与は、手術の前およびその間を通して行われる。
手術の終わりに、薬理学的治療は患者が意識を取り戻すことを可能にするために中断される。
ITのしくみ
第一に、外科医は胸に切り込み、心臓に自由にアクセスできるように胸骨をそっと切り離します。
これを行った後、それは血管と心臓の間の接続を遮断し、それを非常に慎重に取り除き、そして患者をいわゆる心肺装置に接続する 。 心肺装置は鼓動する心臓の代わりをし、血液とその循環の酸素化を保証します。
最後に、彼は「新しい」心臓を挿入し、それを大動脈から始まる様々な血管すべてに接続し、拍動の再開を待ち、そしてその時点でのみ胸部を縫合糸で閉じます。

図:胸の開き
心臓が独立して起動しない場合、外科医は刺激として小さな電気ショックを注入することができます。
膀胱と胸部の排液用に小さなチューブが用意されていることを覚えておくことが重要です。
心臓移植は、合併症を除いて、その実行に3〜5時間かかります。
回復
手術の終わりに、患者は移植にどう反応するかを見るために数日間集中治療を受けます。 合併症が発生しない場合、彼は病棟に移動し、そこで少なくとも2週間過ごします。 この間、医療スタッフは、移植レシピエントの健康状態を常に監視することに加えて、退院後、移植者に自分自身の世話をする方法を指示します。
したがって、患者は薬の服用方法、適度な運動を再開する時期、回避するのがよいことなどを学びます。
定期検査
免疫抑制剤の副作用:
- 感染に対する脆弱性
- 骨粗鬆症
- 筋力低下
- 吐き気
- 嘔吐
- 潰瘍
- 不眠症
- かすみ眼
- 体重増加
- 手のちらつき
- にきび
心臓移植のために、特に最初の3ヶ月で、血液検査、心エコー図、心電図、心臓生検と胸部レントゲン写真は通常のルーチンになるでしょう。 一方、介入の繊細さはそれを必要とします。
DRUGS
免疫抑制薬の摂取は手術後に始まり、臓器拒絶反応のリスクはすでに述べたように完全に消滅することはないため、一生続く。
治療の開始時に、患者の後に医療スタッフが付きます。 しかしその後、彼は独立して自分自身で薬理学的治療を管理しなければなりません。 これが、待機者リストの候補者の心理的評価もある理由を説明しています。
投与量は通常最初の数ヶ月の間だけ上昇します。 それから、医者がそれを適切と見なすとすぐに、それらは次第に減らされるでしょう。
結果
心臓移植は、成功すれば、患者の生活の質を著しく向上させます。
実際、患者は仕事に戻って、適度な身体活動を実践することさえ可能です。
反対に、合併症が発生した場合、実行可能な解決策はほとんどなく、成功の見込みもほとんどありません。心臓の欠陥が発生した場合は、他の臓器があれば矯正手術または2回目の心臓移植を試みることができます。
イタリアでの心臓移植の数、(2013):
- 待機リストに載っている696人の患者のうち219人の心臓移植レシピエント
- 新しい心を受け取るまでの平均待ち時間は28か月でした
- 待機リストに載っている患者の死亡率は6.1%であった
- 手術から1年後の生存率は88%です。 3年間で80% 5歳で、73%
- 認定心臓移植センターの数:17




