一般性
糸球体腎炎は腎臓、特に腎臓の糸球体に影響を及ぼし、その濾過能力を低下させる炎症性疾患です。 腎臓に影響を与える炎症過程のために、腎臓篩の網目は広くなり、そして糸球体は正常に保持されている血液成分を放出する:これは糸球体腎炎の存在下で過剰量で見られるタンパク質および赤血球の場合である尿。
この損失は、浮腫、貧血および高血圧の可能性のある出現と共に、体液のバランスのための重要な成分の血液を枯渇させる。
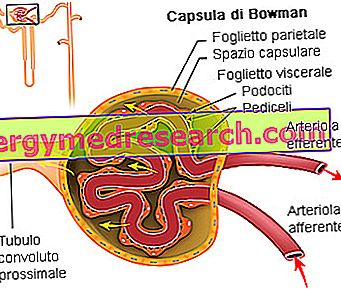
腎小体の描写:それは上皮カプセル(ボーマン嚢)によって囲まれた血管部分(腎臓糸球体と呼ばれる動脈毛細血管の球からなる)によって形成される。
後者は、2つの上皮シートで構成されています。 後者は足細胞と呼ばれる特定の細胞からなる。
糸球体チャンバーと呼ばれるチャンバーが2枚の上皮シートの間に作られ、その中に腎臓の濾液が注がれています
有足細胞は、それらが毛細血管上皮に到達する拡張部(小茎)を有する。 これらの細胞は負に帯電しており、血液中に存在するより大きな分子の通過を妨げる小さな間隙を有する。 炎症過程によって損傷を受けると、有足細胞はそれらの透過性を高め、タンパク質などの大きな分子が通過することを可能にする。
糸球体腎炎に関連する炎症過程は、一般的に対称的かつ両側性であるので、それは両方の腎臓の糸球体を含む。
無症候性の形から急性または慢性の形で腎不全に至るまでの致命的な発展形に及ぶ、さまざまな病因、経過および予後を伴う糸球体腎炎の多数の形がある 。 様々な形態の間の接着剤として作用する要素は、腎糸球体の炎症性損傷の存在であり、残りについては、起源の原因および最も適切な治療の両方に関して広い変動性がある。
まず第一に、急性型と慢性型、そして原始型と二次型が区別されます。
- 急性糸球体腎炎:急速に進行性の腎不全を伴い、浮腫、高血圧、および血清クレアチニンおよびアゾテミアの増加を伴う、血尿およびタンパク尿の突然の発症
- 慢性糸球体腎炎:ゆっくりと進行性の腎機能の低下、血尿とタンパク尿の尿中所見。ゆっくりとした尿毒症症候群につながります。 腎不全の発症は数日または数年かかり、機能的代償性過負荷による生存しているネフロンの摩耗損傷の結果である。 一般に存在するタンパク尿は24時間で3 gを超えない
- 原発性糸球体腎炎:腎臓のみに、あるいは主に腎臓に影響を与えます:問題、障害の原因、腎臓のレベルにあります
- 続発性糸球体腎炎:他の臓器または生物全体に影響を及ぼす病状の発現(全身性エリテマトーデスや糖尿病などの全身性疾患)
医者は原因となる病因病理学的要素を特定できないため、糸球体腎炎の原因を正確に突き止めることができないことがあります。この場合は、特発性糸球体腎炎のことです。
腎糸球体および腎機能
ネフロンは腎臓の機能単位、すなわち臓器が担当するすべての機能を果たすことができる最小の解剖学的構造です。 各腎臓の周りの2つの主要なネフロンのそれぞれは、2つの重要な要素に分けられます。
- 腎臓またはMalpinghi小体(糸球体+ボーマン嚢):濾過の原因。
- 尿細管系:吸収と分泌に関与する。
そして3つの基本的なプロセスを実行します。
- 濾過:それは糸球体、血液のすべての小分子が通過することを可能にする、より大きなタンパク質および血球の通過のみに反対する高度に特殊化された毛細血管系において起こる。
- 再吸収と分泌:それらは、過度に濾過された物質(例えば、尿では失うことができないグルコース)を回収し、不適切に濾過されたものを排除することを目的として、尿細管系で起こる。
症状と合併症
また見なさい:腎炎の徴候
糸球体腎炎の主な臨床症状は、血尿、タンパク尿、腎機能障害、動脈性高血圧、浮腫です。
臨床レベルでは、区別することが重要です。
- 腎炎症候群に関連する糸球体腎炎:タンパク尿、血圧シリンダーに関連する血尿、ナトリウムおよび水貯留による浮腫、正常または低下した腎機能。 それは糸球体透過性の増加および糸球体毛細血管の炎症性損傷によって引き起こされる
- ネフローゼ症候群を伴う糸球体腎炎:血尿を伴わないタンパク尿、低アルブミン血症および浮腫、高脂血症および脂質尿を特徴とする。 尿中の赤血球を通過させることなく、腎機能の維持とともに糸球体透過性の増加があるので、それは以前のものよりも重症度の低い状態である。
深まる:糸球体腎炎の症状はどうやって起こるのですか?
炎症と糸球体損傷
↓
深刻な浸透率の変化
↓
タンパク尿=尿によるタンパクの有意な損失→尿中に泡が見られることがある
↓
低タンパク血症(または低プロポチド血症または低アルブミン血症)=血中のタンパク質の減少(特にアルブミン、最も豊富な血漿タンパク質)
↓
肝臓におけるリポタンパク質の合成に対する刺激および脂質代謝を調節するいくつかの因子の尿中損失により引き起こされる高脂血症による血漿+脂質尿症の膠質浸透圧(またはコロイド浸透圧)圧の低下
↓
細胞外腔での液体置換→浮腫の出現(最初は眼窩周囲レベルで朝、その後足、足首および腹部まで拡張)+血液量減少+血圧低下
↓
腎臓への血流の減少
↓
レニン分泌の増加→レニン - アンジオテンシン系の活性化+アルドステロンの放出の増加→ヒドロサリン保持および浮腫の悪化+糸球体内の静水圧の増加、濾過過程の増加、機能的過負荷によるネフロンの摩耗
糸球体毛細血管の内皮層の破裂による糸球体損傷
↓
深刻な浸透率の変化
↓
血尿=尿中の血液の存在→マクロ尿症の場合、尿は茶やコカコーラのように濃い色を帯びます。 微小血尿の場合には、尿中の血液の存在は尿の化学的酵素検査によってのみ見ることができる
↓
貧血=血中の赤血球およびヘモグロビンの濃度の低下は、糸球体透過性の増加によるフェリチンの尿中損失からも生じ得る(したがって、それはネフローゼ症候群に関連する糸球体腎炎の場合にも見出される)。
↓
弱さ、疲労
白血球の浸潤および毛細血管の閉塞を伴う腎糸球体の炎症性損傷は、糸球体濾過率の低下をもたらす
↓
レニン - アンジオテンシン - アルドステロン系の活性化を伴う糸球体上糸球体装置からのレニン放出の増加
↓
腎臓の排泄能力が低いため(特にナトリウム)、水分とナトリウムの保持量が増加
↓
高血圧症(注:糸球体の毛細血管壁に対して血液をより強く押すと尿中のタンパク質および赤血球の漏出が促進されるため、高血圧症も糸球体腎炎の素因となる可能性があります)
↓
静水圧の上昇、膠質浸透圧の低下とともに浮腫の出現を助長する
グルメロンネフライトに起因する腎臓損傷(タンパク質分解酵素および炎症性サイトカインの放出、フィブリン沈着物の形成)もネフロンの濾過能力の喪失のために循環中の老廃物の存在を増加させる。 →腎不全への進化への傾向
続ける:糸球体腎炎:原因と治療»



