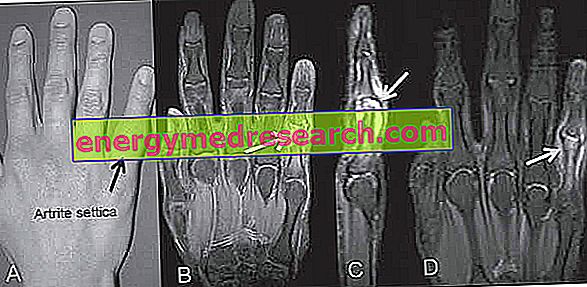
敗血症性関節炎:はじめに
前の議論で分析したように、敗血症性関節炎は関節の痛みを伴う感染症であり、その原因はより頻繁に細菌性の傷害にあり、そしてよりまれにはウイルス性および真菌性の攻撃にある。 敗血症性関節炎は、発赤、腫脹および灼熱感に関連した非常に痛みを伴う症状を引き起こします。 敗血症性関節炎の症状をより詳細に分析した後、我々は病気を治療するために利用可能な診断戦略と治療法を分析するでしょう。
症状
通常、敗血症性関節炎は、関与する関節のレベルの痛みを伴う症状から始まることが多いので、見過ごされがちではありません。 動きとともに増加する傾向がある全方向性関節痛に加えて、患者はしばしば高熱(40℃でも)、関節腫脹、急性滑膜炎、血管炎および関連部位の特定の灼熱感を訴える。 特に小児では、敗血症性関節炎は、気分の変化(過敏性)、全身倦怠感、食欲不振、頻脈を引き起こすこともあります。
一部の患者は、鎖骨上頸部、鎖骨上頸部(鎖骨および肩甲骨)および胸骨肋骨などの関節のレベルで敗血症性関節炎を発症する。これらの場合、疼痛が拡大し、また胸部にも関与する可能性がある。 敗血症性関節炎が仙腸関節領域に影響を与えるとき、それは患者が臀部、腰または大腿部の前部の急性の痛みを知覚することは非常にありそうです。
幼児の敗血症性関節炎は、より頻繁には腰の高さで現れる傾向がありますが、成人では脚と腕の関節(したがって膝、肘、手首、および足首)も最も影響を受けます。 頭、首、その他の関節にも影響が出る可能性があります。
感染がブロックされ、時間内に根絶されないと、損傷は永久的(機能的インポテンツ)になることもあり、場合によっては、罹患している患者の死を誘発するほど深刻なこともあります。
診断
敗血症性関節炎の臨床例の診断を確定するために、関節における膿の存在および軟骨の急速な破壊が観察されなければならない。
すでに特定の薬を服用している関節炎の治療を受けている患者は、敗血症性関節炎に伴う典型的な痛みを知覚できないかもしれません。実際には、薬は敗血症性関節炎が通常もたらす驚くべき症状を覆い隠します。
最も一般的に使用される診断検査には、細胞数のための関節液の吸引(直接関節に針でとられた滑液のサンプルの分析)、グラム染色、血液検査、および血液培養とラジオグラフィー( 画像検査)。
実験室で敗血症性関節炎の患者から採取された壊死組織を調べることによって、いくつかの興味ある身代金を観察することが可能です。
- 主に多形核好中球からなる炎症性浸潤物
- 漿液性、透明/曇り、または化膿性の外観の滲出液
- 関節包の肥厚および関節内線維性要素の産生(運動障害の原因である)
- 好中球白血球増加症:> 7500白血球/ mm 3、そのうち85%以上が好中球
- 非常に高いESR(赤血球沈降速度を基準にした赤血球沈降速度):高いESR値は現在の炎症を示す
- 非常に反応性の高いCタンパク質
分子調査の中では、滑液中および関節組織中の細菌DNAの存在を確認するために不可欠なPCR( ポリメラーゼ連鎖反応 )を忘れてはなりません。この診断技術は、増殖が困難な病原体の同定に役立ちます。
一方、放射線学的検査からは、傍関節軟組織の体積の増加およびそれの不透明度のみがおそらく観察され得ることを考えると、あまり多くの情報は得られない。
CT( コンピューター断層撮影 )とMRI(磁気共鳴)の検査を通して、病理学のより正確な形態学的評価を得ることが可能です:実際には、CTは針吸引のためのガイドとして働く非常に有用なテストを明らかにする複雑な関節をよりよく定義します。 MRI検査は非常に敏感であり、迅速な診断を得ることを可能にし、そして従来の放射線医学よりもはるかに特異的である。
病原体を単離できない場合は、滑液中の好中球の量を評価することをお勧めします。これらの細胞数が20, 000〜30, 000単位/ mm 3を超える場合は、敗血症性関節炎の診断が非常に可能性があります。
滑液サンプルからの敗血症性関節炎を確認するための有用なデータ:化学的 - 物理的検査 外観→不透明 カラー→緑黄色 白血球→mm 3あたり10万ユニット以上 グルコース→もろい ムチナ→陽性(80%) 好中球→75%以上 粘度→可変 巻→> 3.5 |
予後
感染の過程は、多くの要因によって大きく左右されます。
- 病原体の病原性
- 治療の早期開始
- ゲスト対応
- 宿主の免疫系の効率
- 患者の年齢
- 病原体の局在(感染した関節の数)
グラム陰性球菌由来および黄色ブドウ球菌由来の無菌性関節炎の5〜10%が、適切かつ迅速な治療にもかかわらず予後不良をもたらすと考えられている。 敗血症性関節炎は、症例の25〜50%で非常に衰弱させます(永久的な傷害を残します)。
治します
敗血症性関節炎の疑いがある場合でも、患者に迅速な検査を受けて直ちに治療を開始するために、病院環境で積極的な治療をできるだけ早く進めることが推奨されます。 治療中、四肢の固定が必ずしも必要ではない場合でも、体重負荷を避けることをお勧めします。
薬物療法は、関与する病因病理学的因子の種類に左右され、吸引された滑液の培養または血液培養の後にのみ同定される。
一般的に、治療は3週間静脈内投与される抗生物質(細菌性敗血症性関節炎の場合)の投与から成ります。 この最初の治療の後、それはさらに2週間の間、経口療法を進めることが賢明です。
抗生物質療法に加えて、敗血症性関節炎を患っている患者は一般に、しばしばけいれんを伴って行われる関節の排液も受けやすい。 ドレナージも外科的に行うことができますが、この場合は、軸方向の関節(肩、股関節、鎖骨上関節など)が明らかに関与している患者、および治療に失敗した場合にのみこの手術を受けることが望ましいです抗生物質。 ドレナージは患者に即時の緩和を与え、関節の圧力を減少させます。
敗血症性関節炎の治療のための時宜を得た治療はしばしば不可逆的な損傷の発症を防ぐことができることを私達はあなたに思い出させます。