一般性
いわゆる膝液は関節の痛みの徴候であり、これは半月板の破裂などの外傷、または慢性関節リウマチなどの特定の病理学的状況に依存し得る。

このようにして初めて最も適切な治療法を採用することが可能であるため、膝内部の体液の存在は原因となる原因の正確な診断を必要とする。 場合によっては、治療は単に関節を休ませること、抗炎症薬を服用すること、および/または内科的外科的介入に頼ることからなってもよい。
短い解剖学的参照:膝
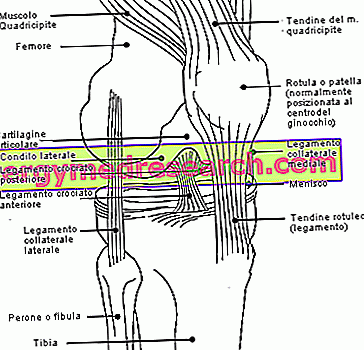
膝の関節 、すなわち関節包は、大腿骨(上)、脛骨(下)、および膝蓋骨(前)の間に配置され、さまざまな要素で形成されています。 。 これらの中で、覚えています:
- 関節軟骨 。骨の端を覆い、擦れを防ぎます。
- 滑膜は、カプセルを内部的に覆い、 滑液と呼ばれる潤滑液を生成する。 この液体は大腿骨と脛骨の間の摩擦を減らし、関節複合体全体の動きを容易にします。
- 腱および靭帯 、これは(歩行中、走行中など)下肢の屈曲を可能にし、関節に安定性を提供する。 それらの潤滑は滑液の存在によって保証されています。
- 滑膜バッグは、主な滑膜から分離された小さなポケットであるが、少量の滑液も含んでいる。 腱や靭帯を滑らかに保つのに役立ちます。
- 2つの半月板 、外側(または外側半月板 )と内側(または内側半月板 )。 どちらも脛骨上部に位置する軟骨製の構造物です。 それらは関節(腱や靭帯など)に安定性を提供し、大腿骨と体の他の部分が脛骨自体に及ぼすストレスを吸収します。

膝の関節構造の周りの過剰な体液の蓄積は、外傷または特定の病理学的状態に対する関節の反応を表す。 「膝の中の液体」という表現は、いかなる場合でも不適切です。 実際、医師はこの蓄積を「 膝に注ぐ 」という用語で定義しています。 さらに、液体は漿液性(この場合は水疱症 )と呼ばれることもあれば、微量の血液が含まれることもあります。
原因
膝内の体液の形成は、強い挫傷などの外傷性事象の結果として、または生物全体または膝関節のみに影響を及ぼし得る特定の病理学的状態の結果としてのいずれかで起こり得る。
トラウマと考察
膝内の体液は、関節の主な構造に損傷を与える外傷やあざが原因である可能性があります。
膝の漏出の原因となる典型的な外傷は以下のとおりです。膝蓋骨の骨折、半月板の破裂、靭帯の破裂または伸び、そして腱の過負荷による破裂または炎症。 したがって、最小限のトラウマであっても時間の経過とともに繰り返されると、流出を引き起こす可能性があります。
膝の靭帯と腱は破損、伸縮および炎症を受けやすい
外傷のために破損またはひずみを受ける可能性がある膝の靭帯は、前十字靭帯、後十字靭帯、内側側副靭帯(または内側)および外側側副靭帯である。
最も頻繁に壊れるか、または炎症を起こす可能性がある膝の腱は、次のとおりです。膝蓋腱、大腿四頭筋腱および膝窩腱。
病気と病理学的状態
膝内への体液の異常な蓄積は、生体全体に影響を与える疾患に対する反応、または関節構造のみを対象とした制限された病理学的状態に対する反応である可能性があります。
最も頻繁に膝内の体液の形成を引き起こす病理学的タイプの疾患および状態を以下の表に示す。
全身に影響を与える病気
| 地域の自然の病理学的条件
|
リスク要因
膝の中で体液の形成を最も起こしやすい人は:
- 彼らはまた変形性関節症および慢性関節リウマチに最も罹患しやすい対象であるので中年または高齢者 (一般に55 歳以上)の個体(注意:若年型の慢性関節リウマチもある)。
- フットボール、ラグビー、バスケットボールなどのスポーツの実践者で、方向の頻繁な変化(膝の関節構造に継続的にストレスがかかる)や接触外傷があります。
- 膝(特に関節軟骨)が高体重を負う必要があるため、 太りすぎまたは肥満に苦しんでいる人は、長期的には摩耗や変性を招くことになります。
- 抗凝固療法を受けている患者:関節内でも出血しやすいため。 そのため、膝関節に軽度の外傷があっても、関節症を引き起こす可能性があります。
症状と合併症
膝関節液を特徴付ける3つの徴候と症状があります:腫れ、関節のこわばり、そして痛み。
ふくれは、2つのひざ(健康な人と「病気」の人)を比較することで理解できますが、支払いの根底にある共同問題によっては、多かれ少なかれ明白になることがあります。 いくつかの例外を除いて、非常に腫れた膝は通常深刻な状況と同義です。
関節のこわばりは、過剰な液体によって生じる嵩のせいで、膝を完全に曲げるおよび/または伸ばすことができないことである。
最後に、 痛みは非常に変わりやすい感覚であり、それは一般に引き金の重症度に依存します。 非常に激しい痛みの場合には、苦しんでいる人も立ち上がるのが難しいかもしれません。
いつ医者を参照するのですか?
以下の場合には医療相談を依頼することをお勧めします。
- アイスパック、安静、局所鎮痛剤などの古典的な治療法は、痛み、関節のこわばり、腫れに対して効果がありません。
- 膝の痛みが赤くなり、手触りが健康な膝よりも暖かくなります。
合併症
それが深刻な病気や非常に深刻な外傷によって引き起こされている場合、それは運動性、そして場合によっては関節の安定性も大きく損なう可能性があるため、膝内の水分は見過ごされるべきではない状況です。 実際、問題の原因が感染であった場合、関節構造(主に軟骨)は完全な変性の過程を経る可能性があります。
診断
(裸眼でもその存在が容易に見られる)膝の中の体液に正しい治療を施すためには、原因の極めて正確な診断が必要です。
一般に、出発点は身体検査 (すなわち徴候と症状の分析、強度と外観)、および病歴の検査 (すなわち患者の健康状態の分析)です。実際には、症状の特徴と患者の特徴に基づいて、医師は状況を深めるために最も正しい診断テストがどれであるかを確認することができます。
画像の診断
医師が骨折、軟骨変性(関節炎などによる)、または靭帯や腱に問題があると疑われる場合は、 画像検査を実施します。 これらの試験は以下で構成されています。
- X線 それらは、膝蓋骨の骨折および例えば関節症または慢性関節リウマチによる軟骨変性の結果を明確に示している。
- 超音波 それは液体の正確な位置(例えば、それがバッグの近くまたは滑膜の近くにある場合)を示すが、メニスカスおよび/または靭帯への損傷を示さない、迅速で非侵襲的な検査である。
- 核磁気共鳴(RMN) 腱、靭帯、メニスカスの健康状態を見るのに理想的な検査です。 確かに、MRIは関節構造全体を非常に詳細に示している。
血液検査
腕から採取された血液サンプルの検査は、医師が感染、炎症、関節リウマチ、 ライム病 、凝固障害(例、血友病)、得たまたは偽痛風。
実際、これらすべての病気または病理学的状態は血中に特徴的な痕跡を放出する。
診断目的のための人工関節
関節穿刺は、膝に存在する過剰な液体を吸引し、後で実験室で分析することからなります。
ある場合:
- 血球は、外傷または凝固疾患が進行中であることを意味します(この2番目のケースでは、血液検査は状況を明らかにするために不可欠です)。
- 細菌は感染が進行中であることを意味します。
- 尿酸一ナトリウムまたはピロリン酸カルシウム二水和物結晶は、患者がそれぞれ痛風または偽痛風を患っていることを意味する。
診断目的の関節鏡検査
診断目的のための関節鏡検査は、以前の検査が有用な情報に乏しく、そして状況が依然としていくつかの疑問符を有するときに実施される低侵襲性外科的処置である。
実用的な観点から、それは関節鏡と呼ばれるカメラと光源を備えた器具を通して、痛みを伴う関節の内側から観察することから成ります。
治療
膝の中の液体の正確な原因と正確な特性が確立されて初めて、治療を開始できます。 後者は、実際には、共同問題の原因とその重大度に基づいて選択されます。
治療的処置は薬理学的および内科的外科的の両方であり得る。 内科的外科的介入には、治療目的の関節穿刺、治療的関節鏡検査および人工膝関節手術が含まれる。
薬理学的治療
深刻な状況とそれほど深刻ではない状況の両方で採用されている薬物療法は、次のもので構成されています。
- 抗炎症作用を有する鎮痛薬 。 それらは痛みと炎症を和らげる働きをし、患者に安心感を与えます。 このカテゴリーで最も広く使われている薬はパラセタモールとNSAID(非ステロイド系抗炎症薬)です。
- 抗生物質 それらが、細菌感染症が進行中である(すなわち、細菌に支持されている)という診断が確定したときに使用される。 抗生物質療法は、完了すると、膝内の体液の典型的な症状、すなわち腫れ、痛み、硬直を徐々に弱めます。
- コルチコステロイド薬 それらは効果的かつ強力な抗炎症剤であるが、それらの多数の副作用を考慮すると、極端に必要な場合およびパラセタモールまたはNSAIDがほとんど効果がない場合にのみ投与される。
治療目的のためのARTHROCENTES
治療的関節穿刺は、診断目的のために関節穿刺と同じ様式で行われ、唯一の違いは、目的は関節内に存在する液体の大部分を除去することである。
誤嚥の後、医師は関節炎の場合には抗炎症作用またはヒアルロン酸作用を持つ用量のコルチコステロイド薬を注射することが適切であると考えるかもしれません。
治療目的のための関節鏡検査
治療目的の関節鏡検査法は、外科手術の間、関節鏡に加えて(カメラのおかげで関節内の方向付けにとって基本的である)外科医が使用するという事実のために診断関節鏡検査法とは異なる。関節の損傷を修正するために特別に設計された精密機器。
関節鏡手術によって最も一般的に治療される損傷は、半月板の破裂、前十字靭帯および膝蓋腱です。
関節鏡下滑膜切除術は、滑膜の一部を外科的に切除することを含み、重度の慢性関節リウマチまたは再発性関節症に対する任意の治療法の1つです。
膝と膀胱全摘術の介入

2つの基本的な自然療法:休息と氷
腫れ、痛みを伴い、硬い膝の場合、苦痛のある四肢と安静の 高さと組み合わせた氷は、症状の緩和と敏感な減弱を保証するので、2つの優れた自然療法を表します。 さらに、それらは副作用がなく、非常に安価です。
氷と安静のおかげで、それが控えめなときに注ぐことが自然に再吸収されることができます。
凍結療法
アイスパックは、いわゆる「コールドキュア」または凍結療法の最も代表的な治療法の1つです。 後者は、周囲の組織における血液の血管外遊出を防止するので、痛みを伴うおよび抗浮腫の衝動の伝達を遅らせるので(すなわち、浮腫または腫脹に対して)、強力な鎮痛効果(すなわち痛みに対して)を有する。
予防
膝の中での体液の形成を防ぐために、それはお勧めです:
- 変形性関節症、慢性関節リウマチ、痛風または偽痛風を患っている場合は、関節の状態を監視するために、頻繁に健康診断を受けてください。
- 過去に膝の重傷を負ったことがある場合は、医師が処方した保護具と装具を着用してください。
- ただし、経験豊富な理学療法士の指示に従って、大腿の筋肉を強化してください(注意:このアドバイスは主にスポーツ活動をしている人々や膝の負傷を防ぎたい人々を対象としています)。
- 膝関節に過負荷がかからないように、通常の体重を維持してください。
- あなたが膝の中で体液の形成を引き起こす病理学のうちの1つに苦しむならば、医者の指示に従ってあなた自身を治療してください。