一般性
超音波検査法としても知られている超音波検査法は、子宮内腔のかなり正確な分析を可能にする経膣超音波法です。
一般に、医師は、特定の症状または患者の病歴に基づいて、ポリープ、子宮筋腫、先天異常、悪性腫瘍、子宮内膜癒着などの子宮レベルの問題が疑われる場合に処方します。
低侵襲、非子宮造影は特別な準備を必要とせず、2つの連続した主要な瞬間からなります。1つ目は医師が子宮の向きを評価するために単純な経膣超音波検査を行い、もう1つは完全に分析します。特定の食塩水を注入することで、子宮腔全体に
結果はすぐに利用可能ですが、婦人科医の評価が必要です。
子宮への短い参照
不均一で中空の子宮は、受精卵細胞(すなわち将来の胎児)を受け入れ、妊娠9ヶ月の間にその正しい発達を保証するのに役立つ女性の生殖器です。

図:正常な子宮の描写 最も正確な説明によれば、子宮は、子宮の本体と子宮頸部に加えて、他に2つの領域を示します。それらは、子宮の峡部と子宮の底部(または基部)です。 子宮の峡部は体と子宮の首を分ける狭窄です。 眼底(または子宮底)は、2つの卵管を結ぶ仮想線の上に位置する、体の上部です。 丸みを帯びた形状で前方に突き出しています。
それは、正確に膀胱(前方)、直腸(後方)、腸ループ(上方)および膣(下方)の間の小さな骨盤内に存在する。
一生の間に、子宮は形を変えます。 思春期前までは手袋の指のように細長い外観をしていましたが、成人期には逆(または逆さま)の洋ナシのように見えますが、閉経後の段階では次第にその体積を減らして粉砕されます。
巨視的な観点から見ると、医師は子宮を2つの異なる主要な領域に分けます。 子宮体 (または子宮体 )と呼ばれるより大きな部分と、子宮 頸部 (または子宮頸部 )と呼ばれるより狭い部分です。 子宮頸部 )。 子宮頸部は、膣の内側に最小限に突出しています。いわゆる「テンチ鼻」です。
| 成人女性における子宮の寸法と重量 | |
| 平均長 | 7〜8センチ |
| 横径 | 4〜5センチ |
| 前後の直径 | 4センチ |
| 重量 | 60〜70グラム |
Sonohysterographyとは何ですか?
超音波検査 、または超音波検査は、経膣経路を介して子宮腔の正確な研究を可能にする超音波です。
それは、超音波プローブの膣への挿入を超えて - それが健康に有害な放射線への患者のいかなる曝露も予測しないという点で、最小侵襲性診断技術である。
追加の手順
ソノヒステログラフィーはまた、子宮および他の生殖管の他の臓器に供給する血管内の血流の研究を含み得る。
血液供給の分析も可能にする超音波検査は、いわゆるドップラー超音波スキャンです。
写真はどのように機能しますか?
医者が超音波を実施する器具は超音波システムです。 超音波システムは、コンピュータ化されたコンソール、モニターおよび超音波プローブ(またはトランスデューサー )の3つの主要要素を含みます。
超音波探触子は、身体にもたれかかって、検査領域の内側に位置する臓器や組織を(コンピュータ化されたコンソールによる処理後に)モニタに表示させることを可能にする要素である。
トランスデューサは次のように機能します。交流電流が流れるため、プローブは一定量の超音波を発生します。 これらは皮膚を貫通し、その下にある組織(または臓器)に影響を与えます。 透過した超音波の一部は屈折を受けます - つまり、組織によって吸収されます - 他の部分は反射を受けます - つまり、それはトランスデューサーに戻ります。
プローブを叩くと、反射された高度(エコーとも呼ばれます)が電流を発生させます。これをコンピュータ化されたコンソールが解釈し、モニタ上の画像に変換することができます。
画像の解像度は超音波の放射周波数に依存します。この周波数が高いほど、組織内への超音波の浸透が大きくなり、解像度が向上します。
超音波ジェル
過去にある種の超音波検査を受けた読者として、医者は彼がプローブで検査しようとしている体の領域に特定のゲルを適用します。
トランスデューサと検査中の解剖学的領域との間に介在する可能性がある空気を排除することが不可欠であるので、超音波の各タイプはこのゲルの使用を含む。
これにより、より高品質の画像が得られます。
走ったとき
医師は、女性に見られるいくつかの症状や徴候に基づいて、以下のような子宮の問題が疑われる場合に超音波検査を処方します。
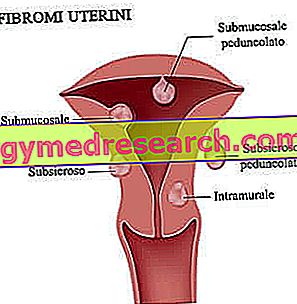
- ポリープ
- 筋腫
- 子宮内膜萎縮
- 子宮内膜癒着
- 悪性腫瘤または腫瘍病変
- 先天性欠損症
さらに、彼らは不妊または継続的流産の事例を調査しなければならないときにも彼らに訴える。
SONO HYSTEROGRAPHYドップラー
ドップラー子宮造影により、医師は以下のことを評価できます。
- 血管に沿った障害物の存在 血栓などの障害物は正常な血流を妨げます。
- ポリープ、筋腫および先天性奇形における血流。
- 骨盤静脈瘤(別名骨盤静脈瘤)または動脈瘤の存在。
それはいつ禁じられていますか?
Sono-hysterographyは少なくとも2つの状況で禁忌です。
- 妊娠中の場合 これを踏まえて、妊娠が最低限であるとさえ考えている女性は、自分の婦人科医に通知しなければなりません。
- 骨盤内炎症性疾患の場合。 それは、女性の生殖器官および隣接する構造に影響を与える、急性または慢性の炎症過程です。 最も影響を受ける構造は、卵管です。 その後、子宮、卵巣、骨盤腹膜が続きます。 クラミジア・トラコマチス 、 ナイセリア・ゴノレー 、 マイコプラズマ・ホミニスなどのいくつかの感染性病原体が一般的にそれを引き起こします。
FOLLOW-UP
子宮のいくつかの病理学および異常は、特に治療または手術からの(子宮での)回復の間、定期的なモニタリングを必要とする。
この監視は、しばしば子宮鏡検査を含む一連の診断テストを含みます。
準備
ソノイステログラフィーは特別な準備を必要としません。 したがって、空腹時に行ったり、薬理学的治療を中断したりする必要はありません。
医師からの唯一のアドバイスは、快適な服を着ることです。
試験を受けるための最良の時は何ですか?
医学的見解によれば、超音波造影法を受ける最もよい時期は月経後の最初の週です。 その理由は少なくとも2つあります。
- 月経直後は、子宮内膜粘膜は非常に薄く、子宮腔を視覚化するのがはるかに簡単になります。
- 患者がまだ妊娠していないことはほぼ確実です。
ただし、このタイミングは通常有効です。 実際、特殊な状況下では(注意:症状によります)、医師は月経周期の他の時期に診察を行うことを好みます。情報を得るという目的のためにより有用だからです。
PREDEDAの日に
患者は子宮鏡検査を行う直前に膀胱を空にしなければなりません。
手順
患者が古典的な婦人科用テーブルに着席すると、放射線科医(または有能な医療技術者)は、最初に子宮の向きとその外観を評価するために、単純な経膣的超音波検査で超音波子宮鏡検査を開始します。卵巣。 この最初の分析のために、滅菌エンベロープと古典的な超音波ゲルを適用してください(注意:この状況では、それは潤滑剤としても作用します)。
経膣的超音波検査の終わりに、それはプローブを抜き取りそして無菌の検鏡を膣に挿入する。

食塩水が注入されたら、 検鏡を抜去し、超音波プローブを再度挿入します。今回は子宮の内腔を正確に視覚化するためです。
ドップラー子宮造影の間、使用される超音波プローブおよびアクセス経路は変化しないままである。 何が変わったかというと、モニター上で観察される画像は血流に応じて異なる色を示しています。
手順はどのくらいですか?
上記の手順は20〜30分続きます。
試験中の患者は何ですか?
Sono-hysterographyは一般的に痛みのない検査です。 実際、それが厄介であるか非常に耐えられないと感じる女性の場合は非常にまれであり、症状がどれほど深刻であるかには左右されません(これは非常に顕著な症状が処置の耐容性に影響しないことを意味します)。
時々、検査は小さなけいれんと膣出血の短いエピソードを引き起こすことができます。
前者は、使用されている食塩水によるものです。 後者は数日続き、 膣への検鏡とプローブの挿入の通常の結果である。
手続き後
非子宮造影法は麻酔薬または鎮静薬の投与を含まないので、検査終了時に患者は直ちに帰宅し、直ちに通常の日常活動に従事することができます。
リスク、利点、そして限界
Sono-hysterographyは、注射、切開、または重篤な副作用を伴う可能性のある薬物投与を含まないため、リスクがほとんどない診断方法です。
メリット
最小限の侵襲性、高い耐容性、および健康に有害な電離放射線の不使用などのいくつかの利点がすでに議論されている。 しかし、ヒステロソノグラフィーには、彼にとって有利な点が他にもあります。
- 他の画像診断法ほど高価ではないので、ほとんどの人が利用できます。
- 提供された軟組織の画像は鮮明であり、いくつかのX線検査(有害な電離放射線)で得られたものよりもはるかに多い。
- 比較的短期間です。
- これにより、通常の経膣的超音波スキャン(子宮壁の膨張が予見されないスキャン)では捕捉できないという子宮の異常を特定することができます。
- それは、子宮の特定の状態(例えば、ポリープまたは子宮筋腫)が手術を必要とするという点まで厳しいかどうかを確かめることを可能にする。 言い換えれば、運用するのが適切であるときとそうでないときを明確にします。
手順の制限
超音波検査法の限界は数回発生します。
これらのうちの1つは患者が子宮頸部の狭窄を持っているときです(NB:狭窄は病理学的狭窄のための医学用語です)。 この状態は、生理食塩水を注射するためのカテーテルの挿入を可能にせず、その目的は子宮の壁を伸ばすことである。 思い出されるように、子宮腔の拡大は、明瞭で意味のある画像を得るのに基本的な役割を果たす。
結果
多くの場合、超音波検査法の結果は、処置の最後に患者に利用可能になります。 結果を書面にすることは、常に超音波によって処理された画像を観察し評価する医学放射線科医です。
この時点で、あなたの信頼できる婦人科医に相談して、子宮造影から何が出てきたのかについて意見を述べ、可能な治療法を計画することが不可欠であり必要です。